Si le duele el codo al agarrar una taza de café, al abrir una puerta, o al dar la mano a un cliente, quizá está padeciendo epicondilitis lateral, comúnmente conocida como codo de tenista. Y aunque el nombre sea engañoso, le adelanto algo que sorprende a muchos de mis pacientes: el 90% de los casos no tienen nada que ver con el tenis.
En mi consultorio en Querétaro veo este problema casi a diario. Albañiles, pintores, cocineros, oficinistas, carpinteros, meseros. Gente de todas las profesiones. Y la buena noticia es que el 80-95% se recuperan sin necesidad de cirugía, siempre y cuando entiendan qué está pasando en su codo y sigan un plan de tratamiento estructurado.
En esta guía le explicaré qué es realmente la epicondilitis lateral, por qué el reposo solo no siempre funciona, y cuál es la escalera terapéutica que yo utilizo en mi práctica para llevar a mis pacientes desde el dolor hacia la recuperación funcional.
¿Qué es la epicondilitis lateral?
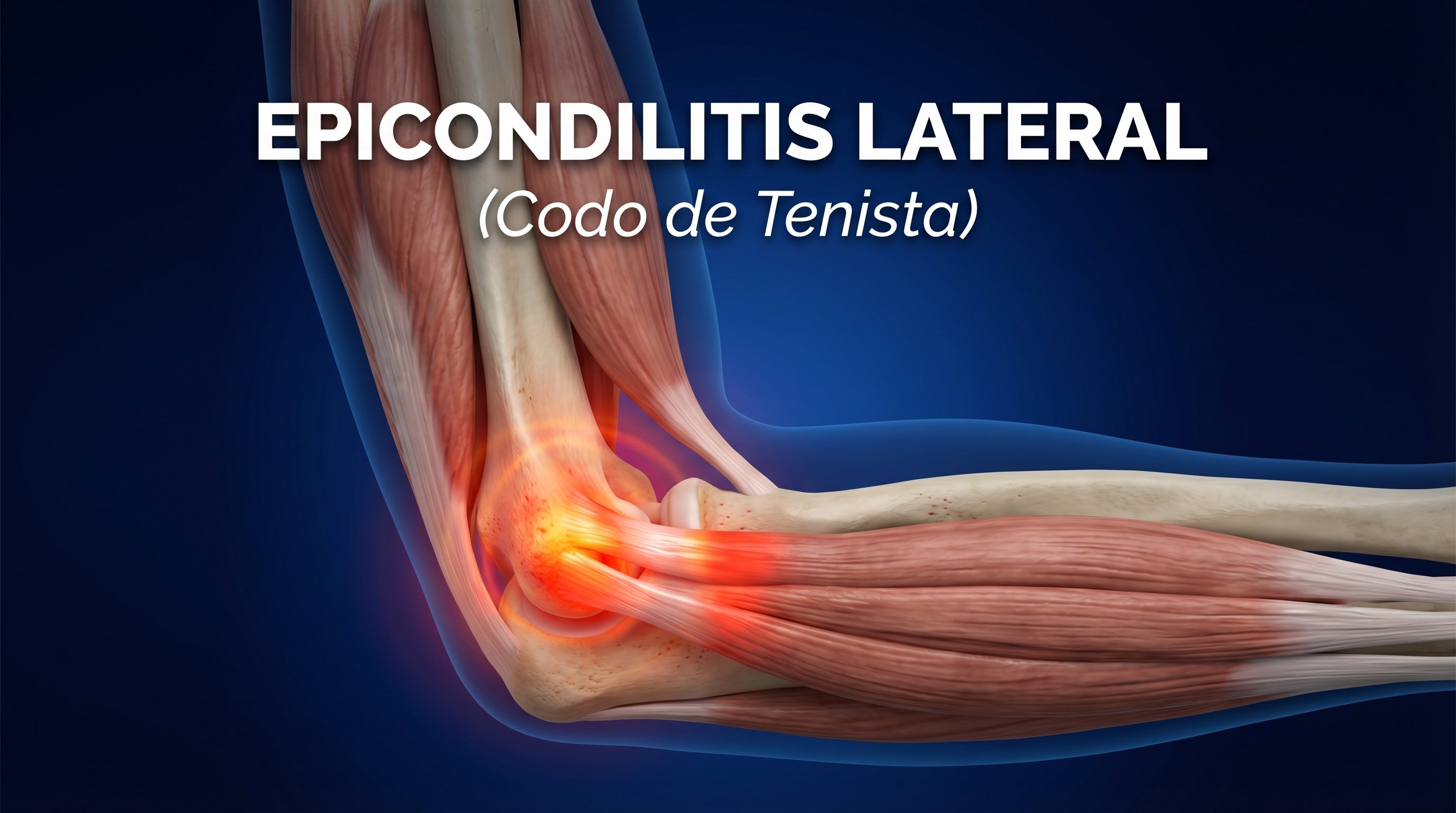
El codo es una articulación compleja donde convergen el húmero (hueso del brazo superior), el radio y el cúbito (huesos del antebrazo). En la cara lateral del codo —la que da hacia el dedo pulgar— hay una pequeña protuberancia ósea llamada epicóndilo lateral.
En ese punto se anclan los tendones de los músculos extensores de la muñeca: el extensor carpi radialis, el extensor carpi ulnaris, y otros. Imagínese estos tendones como cuerdas gruesas que se insertan en ese punto de anclaje óseo. Cuando usted realiza movimientos repetitivos de extensión, torsión o agarre, esas "cuerdas" están sometidas a tracción constante.
Con el tiempo —y esto es lo importante— ese tendón no simplemente se inflama (como el nombre "-itis" sugeriría). Lo que realmente ocurre es una degeneración tendinosa crónica: pequeños desgarros en las fibras, aumento de células que generan mediadores inflamatorios débiles, y fallos en el proceso de reparación normal del tejido. Es más un desgaste que una inflamación aguda.
Por eso el reposo puro y duro muchas veces no es suficiente: el tendón necesita estímulo controlado y progresivo para reaprender a adaptarse a las cargas.
¿Por qué le dicen "codo de tenista" si no juego tenis?
El término "tennis elbow" se acuñó porque fue descrito inicialmente en jugadores de tenis profesionales hace más de un siglo. Pero hoy sabemos que solo el 5-10% de los casos ocurren en tenistas.
La epicondilitis lateral es fundamentalmente una lesión ocupacional o de sobrecarga. La causa real es la repetición de movimientos que estiran y cargan esos tendones extensores. Mis pacientes incluyen:
- Trabajadores manuales: pintores, carpinteros, albañiles, mecánicos, plomeros, carniceros
- Cocineros y meseros: por el agarre y las torsiones repetidas
- Trabajadores de oficina: especialmente quienes usan ratón (mouse) sin apoyo adecuado, o escriben excesivamente en teclados incómodos
- Deportistas recreativos: tenistas amateur, levantadores de pesas, gimnastas
- Trabajos mixtos: cualquier actividad que combine flexión-extensión de muñeca
El factor común no es el deporte: es la carga repetitiva en posición de riesgo.
Síntomas: cómo reconocer la epicondilitis lateral
El dolor típico de epicondilitis lateral tiene características muy específicas:
- Ubicación: cara lateral (externa) del codo, justo donde está el epicóndilo lateral
- Dolor con actividades específicas: agarrar objetos, girar la muñeca (como si fuera a desenroscar una botella), levantar con la palma hacia abajo, apretón de manos
- Debilidad en el agarre: no es que no pueda agarrar, es que le duele hacerlo
- Progresión: puede empezar leve después de una jornada de trabajo y volverse crónico si continúa la actividad sin modificación
- Síntomas que empeoran por la noche: especialmente si durmió apoyando el codo flexionado
Si tiene dolor en la cara interna del codo (epicondilitis medial, o "codo de golfista"), es una patología diferente que requiere abordaje distinto.
Diagnóstico: clínica, ultrasonido y cuándo necesita imágenes avanzadas
El diagnóstico de epicondilitis lateral es principalmente clínico. En mi consultorio realizo dos pruebas funcionales simples pero muy específicas:
- Prueba de Cozen (o "test de extensión de muñeca resistida"): le pido al paciente que extienda la muñeca contra resistencia mientras el codo está extendido. Si hay dolor, es positiva.
- Prueba de Mill (o "test de flexión pasiva del codo"): flecto el codo y la muñeca del paciente pasivamente. Si causa dolor lateral, es sugestiva de epicondilitis lateral.
Para confirmar y descartar otras patologías (como osteocondritis disecante, fractura, compresión nerviosa), utilizo ecografía (ultrasonido). Es más rápido, más barato que resonancia, y permite ver cambios en el tendón en tiempo real.
Solo solicito resonancia magnética cuando hay duda diagnóstica o cuando estoy evaluando candidatos para cirugía avanzada.
La escalera terapéutica: cómo tratamos la epicondilitis lateral
El tratamiento de epicondilitis lateral es progresivo y escalonado. No todos los pacientes necesitan llegar a la escalera superior (cirugía). De hecho, la mayoría se recuperan en los primeros dos escalones. Aquí le presento el enfoque que utilizo en mi práctica:
Reposo activo
y modificación
2-3 semanas. Eliminar la actividad que causa dolor, usar órtesis, hielo, AINEs si tolera.
Fisioterapia
intensiva
6-12 semanas. Ejercicios excéntricos (¡la clave!), estiramiento, fortalecimiento progresivo.
Tratamientos
avanzados
Onda de choque, PRP, infiltraciones con corticoides (con precaución). Para casos resistentes.
Cirugía
ortopédica
Solo 5-10% la necesitan. Después de 6-12 meses de tratamiento conservador fallido.
Escalón 1: Reposo activo y modificación de actividades (2-3 semanas)
El primer paso es evitar lo que causa dolor, pero sin hacer reposo absoluto. Le explico a mis pacientes: no es estar en el sofá todo el día. Es seguir haciendo actividades que no producen dolor, mientras se evita específicamente la carga en extensión de muñeca.
- Si es pintor, cambiar la técnica de agarre o el tipo de brocha
- Si es oficinista, colocar un mouse vertical o ajustar la altura del escritorio
- Usar una órtesis de epicondilitis (correa elástica que se coloca debajo del codo), que reduce la tensión sobre el tendón
- Hielo 15 minutos, 3-4 veces al día, especialmente después de actividades
- Medicamentos antiinflamatorios prescritos por su médico, aunque los datos sobre su eficacia a largo plazo son limitados
Escalón 2: Fisioterapia e ejercicios excéntricos (6-12 semanas)
Aquí es donde realmente empieza la recuperación. La fisioterapia no es solo masaje o electroterapia. Los ejercicios excéntricos son la piedra angular del tratamiento.
Un ejercicio excéntrico es aquel donde el músculo se alarga bajo carga. Por ejemplo, en la epicondilitis lateral, sostienes un objeto (como una cuchara o mancuerna ligera) con la muñeca extendida, y luego dejas que la muñeca se flexione lentamente bajo ese peso. El músculo se está alargando mientras produce fuerza. Esto "enseña" al tendón a soportar carga de forma más resiliente.
Mi recomendación es:
- Ejercicios excéntricos, 3 veces por semana, progresando en carga y reps
- Estiramiento suave de flexores y extensores de muñeca
- Fortalecimiento progresivo de la zona una vez el dolor mejora
- Fisioterapia con profesional entrenado (kinésiologo, fisioterapeuta)
- Continuidad: la mayoría mejora en 6-12 semanas con adherencia al programa
Tengo disponible una guía de rehabilitación detallada donde encontrará ejercicios paso a paso con progresión.
Escalón 3: Tratamientos avanzados (para casos resistentes)
Si después de 6-8 semanas de fisioterapia intensiva el dolor persiste, considero opciones adicionales:
| Tratamiento | Mecanismo | Evidencia | Consideraciones |
|---|---|---|---|
| Infiltración con corticoides | Inyecta un esteroide + anestésico local en la zona del tendón | Alivio corto plazo (4-8 semanas), pero sin cambio estructural | No más de 2-3 infiltraciones por año. Riesgo de debilitamiento tendinoso si se abusa. |
| Plasma rico en plaquetas (PRP) | Extrae plaquetas del paciente para inyectar factores de crecimiento | Promisorio en algunos estudios, pero resultados mixtos. Caro, no cubierto por seguros. | Más investigación necesaria. Considerarlo en casos muy resistentes o cuando el paciente lo demanda. |
| Onda de choque extracorpórea (ESWT) | Ondas de presión que estimulan neovascularización y reparación | Evidencia moderada. Algunos estudios positivos, otros neutros. | Sesiones múltiples necesarias. Costo variable. Efectivo en algunos casos, no en otros. |
Mi postura es: si la fisioterapia está siendo hecha correctamente y hay adherencia, la mayoría mejora antes de necesitar estas intervenciones.
Escalón 4: Cirugía ortopédica (5-10% de los casos)
La cirugía se considera cuando todo lo anterior ha fallado después de 6-12 meses. Las opciones quirúrgicas incluyen:
- Escisión de la zona degenerada del tendón (abierta o artroscópica)
- Liberación del origen del extensor para reducir la tensión mecánica
- Reparación si hay desgarro completo (raro en casos no traumáticos)
El éxito quirúrgico es alto: 85-95% de los pacientes reportan mejoría significativa. Pero la cirugía no es el tratamiento de primera línea. Es el último recurso para quienes realmente no han respondido.
Tabla comparativa: opciones de tratamiento
| Opción | Costo | Tiempo para mejoría | Tasa de éxito | Cuándo usar |
|---|---|---|---|---|
| Reposo + modificación | Bajo | 2-4 semanas | 30-50% solo | Primera línea, todos los casos |
| Fisioterapia / ejercicios | Bajo-medio | 6-12 semanas | 80-95% | Segunda línea, esencial |
| Infiltración corticoide | Medio | 1-2 semanas | 60-70% (temporal) | Tercera línea, + fisioterapia |
| PRP | Alto | 4-8 semanas | 50-75% (datos heterogéneos) | Experimental, casos resistentes |
| Cirugía | Alto | 6-12 semanas post-op | 85-95% | Cuarta línea, fracasos documentados |
Ejercicios excéntricos: la clave del tratamiento
Permítame enfatizar esto nuevamente porque es el factor más importante en la recuperación de epicondilitis lateral que responda.
¿Por qué funcionan los ejercicios excéntricos?
- Estimulan adaptación tendinosa: el tendón aprende a tolerar carga en el patrón de movimiento que causa dolor, pero de forma progresiva y controlada.
- Aumentan neovascularización: mejora el aporte de sangre al tendón degenerado.
- Promueven remodelación colágena: la degeneración tendinosa comienza a resolverse a nivel microestructural.
- Efectos a largo plazo: los ejercicios excéntricos previenen recaídas mejor que infiltraciones o reposo.
No es magia, es fisiología. Y por eso insisto en que mis pacientes realicen el programa correctamente.
¿Buscas ejercicios para esta condición?
Tenemos una guía de rehabilitación paso a paso, con ejercicios ilustrados y un protocolo basado en evidencia.
Ver guía de rehabilitación: Epicondilitis lateral →Dato clave:
El 80-95% de los pacientes con epicondilitis lateral se recuperan sin cirugía. La clave es la paciencia, la consistencia, y el programa de ejercicios correcto. No es una cura de dos semanas: es un compromiso de 2-3 meses.
Preguntas frecuentes sobre epicondilitis lateral
¿Cuánto tiempo tarda en curarse la epicondilitis lateral?
La mayoría de casos responden en 6 a 12 semanas con un programa de fisioterapia estructurado e inmediata modificación de actividades. Algunos casos más leves mejoran en 3-4 semanas. Casos muy resistentes pueden tardar 4-6 meses. El reposo puro es uno de los peores abordajes porque el tendón necesita carga controlada para sanar.
¿Puedo seguir trabajando si tengo epicondilitis lateral?
Depende del tipo de trabajo. Si su trabajo es sedentario (oficinista, profesional), puede continuar con modificaciones ergonómicas (mouse vertical, teclado, altura de escritorio). Si es trabajo manual pesado (construcción, pintura, carnicería), probablemente necesite reposo parcial o temporal de esa actividad específica. Lo importante es no ignorar el dolor. Trabajar a través del dolor intenso solo empeora las cosas.
¿Funcionan las infiltraciones de cortisona?
Las infiltraciones con corticoides alivian el dolor rápidamente (1-2 semanas) en un 60-70% de los pacientes. Pero el alivio es temporal (4-8 semanas típicamente) porque no cambian la estructura del tendón. Además, si se repiten más de 2-3 veces en un año, hay riesgo de debilitamiento tendinoso. Mi recomendación: use las infiltraciones como un puente mientras hace fisioterapia, no como tratamiento definitivo. Y combine siempre con ejercicios excéntricos.
¿El PRP (plasma rico en plaquetas) funciona para epicondilitis lateral?
El PRP es prometedor, pero la evidencia todavía es heterogénea y mixta. Algunos estudios pequeños muestran beneficio, otros no. Es caro, no está cubierto por seguros, y requiere más investigación. En mi práctica, lo considero para pacientes muy seleccionados con epicondilitis resistentes que han fallado con fisioterapia y corticoides, y que entienden que es experimental. No lo ofrezco como primera línea.
¿Cuándo necesito cirugía para el codo de tenista?
La cirugía se considera cuando el tratamiento conservador ha fallado después de 6-12 meses. Esto significa: fisioterapia correcta y consistente, ejercicios excéntricos, modificación de actividades, y posiblemente infiltraciones. Solo 5-10% de los pacientes necesitan llegar aquí. Si se lleva a cirugía, el éxito es alto (85-95%), pero es mejor evitarla si es posible.
¿Puedo hacer ejercicio en el gimnasio si tengo epicondilitis lateral?
Sí, pero con modificaciones. Evite ejercicios que causen dolor (flexiones de codo con carga, ejercicios de agarre intenso, torsiones de muñeca). Enfóquese en ejercicios de tren inferior y de core. Una vez que haya progresado en fisioterapia y los ejercicios excéntricos sean tolerados, puede gradualmente reintroducir ejercicios de brazo con carga progresiva.
Reflexión final: paciencia, estructura, y adherencia
He tratado cientos de pacientes con epicondilitis lateral en Querétaro, y he visto a algunos mejorar en semanas y a otros tardar meses. La diferencia no siempre es la gravedad del caso al inicio. Es la adherencia al plan, la paciencia, y la fe en el proceso.
Demasiados pacientes buscan el "remedio rápido": una infiltración, una "cura mágica", esperar que el dolor desaparezca sin hacer nada. La realidad es más sobria: epicondilitis lateral responde bien, pero responde a la estructura. A la modificación. A los ejercicios. A la progresión.
Si está padeciendo esto, no pierda tiempo con diagnósticos caseros o remedios inciertos. Venga a la consulta, hagamos el diagnóstico correcto, y estructuremos un plan. La mayoría de ustedes estará mejor en 2-3 meses.
¿Le duele el codo? Agende una valoración
Evaluamos su caso para determinar el mejor tratamiento. Cotización por escrito. Atendemos seguros.
Agendar valoración por WhatsApp